La rupture du ligament croisé antérieur (LCA) est l’une des blessures sportives les plus documentées, mais elle reste un défi majeur pour les cliniciens. Très fréquente dans les sports de pivot, de contact et d’opposition comme le football, le rugby ou le ski, cette lésion touche particulièrement les populations jeunes et actives. Les statistiques récentes sont sans appel : le risque de blessure est de 2,7 à 3,5 fois plus élevé chez les femmes dans ces disciplines, avec des pics d’incidence alarmants chez les jeunes athlètes.
Pourtant, malgré une prise en charge de plus en plus standardisée, le chemin vers la guérison complète reste semé d’embûches:
- Seulement 55 % des sportifs amateurs retrouvent leur niveau de compétition initial.
- Le taux de récidive peut atteindre 30 % chez les adolescents.
- Le risque de nouvelle blessure est multiplié par 4 à 7 en cas de retour précoce non validé par des critères précis.
Face à ces chiffres, une évidence s’impose : on ne rééduque pas une « pathologie », mais un patient. La réussite de la prise en charge, qu’elle soit chirurgicale ou conservatrice, ne peut plus reposer uniquement sur un calendrier ou sur le simple ressenti visuel du praticien.
L’avenir de la rééducation du LCA réside dans l’objectivation. Grâce à l’apport des outils connectés, de l’EMG de surface aux plateformes de force 3D, nous sommes désormais capables de transformer chaque étape du protocole en une décision basée sur des données fiables, reproductibles et sécurisantes.
Dans cet article, nous allons explorer comment ces technologies permettent d’optimiser chaque phase de la rééducation, de la lutte contre l’inhibition musculaire post-opératoire jusqu’au retour final sur le terrain.
CONTENTS
1- Qu’est-ce que le LCA ? La « sentinelle » de votre genou
2- Sortir du dogme temporel : on ne rééduque pas un calendrier
3- Phase 1 : le réveil musculaire et post-opératoire (J0 – 6 semaines)
4- Phase 2 : rééducation et fondations musculaires (1 – 3 mois)
5- Phase 3 : réathlétisation, puissance et pliométrie (3 – 6 mois)
6- Phase 4 : retour au sport (6 – 12 mois)
7- FAQ : Vos questions sur la rééducation du LCA
8- Conclusion
9- Références
1- Qu’est-ce que le LCA ? La « sentinelle » de votre genou
Le ligament croisé antérieur (LCA) est l’un des quatre piliers de la stabilité du genou. Situé au cœur de l’articulation, il relie la partie postérieure du fémur à la partie antérieure du tibia.
Son rôle est fondamental : il agit comme un frein mécanique qui empêche le tibia de glisser excessivement vers l’avant (tiroir antérieur) et contrôle les mouvements de rotation lors des changements d’appui.
Mécanisme de lésion et épidémiologie
La rupture du LCA survient généralement lors d’un traumatisme indirect, sans contact avec un adversaire : une réception de saut déséquilibrée, un pivot brutal ou une décélération soudaine.
Les données scientifiques récentes mettent en lumière une réalité de terrain frappante :
- Une fréquence élevée : Elle est particulièrement prégnante dans les sports dits « pivot/contact » comme le football, le rugby, le handball ou le basket-ball.
- Une disparité homme/femme : Les méta-analyses montrent que le risque est 2,7 à 3,5 fois plus élevé chez les femmes dans ces disciplines.
- Une incidence variable : En football féminin, on observe entre 0,09 et 0,32 lésions pour 1 000 expositions, contre 0,02 à 0,12 chez les hommes. En handball professionnel masculin, l’incidence est de 0,044 pour 1 000 heures d’exposition.
Opération ou traitement conservateur ?
Aujourd’hui, le passage par la chirurgie n’est plus automatique. Les études de cohorte, comme l’essai KANON, démontrent que la décision dépend de plusieurs facteurs clés : le niveau de pratique (échelle de Tegner), l’âge, le sexe et surtout la présence ou non de lésions associées (ménisques, cartilage).
Pour de nombreux patients, une rééducation précoce bien structurée peut offrir des résultats cliniques comparables à une chirurgie immédiate. Qu’il y ait opération ou non, l’enjeu reste le même : restaurer la fonction pour garantir un retour au sport sécurisé et performant.
2- Sortir du dogme temporel : on ne rééduque pas un calendrier
Pendant longtemps, la rééducation du LCA a été rythmée par les mois qui s’écoulent : « reprise de la course à 3 mois », « retour au sport à 6 mois ». Pourtant, le temps n’est pas un indicateur de fonction. Les études récentes montrent que si la ligamentisation prend du temps (9 à 12 mois minimum), la préparation physique et neuromusculaire du patient est très variable d’un individu à l’autre.
Passer d’un critère subjectif temporel à des critères objectifs mesurables
La principale problématique réside dans le retour à la performance tout en minimisant le risque de récidive. Un retour trop précoce sans validation fonctionnelle multiplie le risque de nouvelle rupture de 4 à 7.
L’optimisation de la prise en charge repose désormais sur des critères fiables, validés et reproductibles. Au lieu de se demander « À quelle date sommes-nous ? », le clinicien doit se demander :
- Le genou est-il sec et mobile ?
- Le verrouillage du quadriceps est-il efficace ?
- Les asymétries de force entre les deux jambes sont-elles sous contrôle ?
L’apport décisif des outils connectés
C’est ici que la technologie change la donne. Des outils comme les capteurs EMG, les plateformes de force ou les dynamomètres portables permettent de passer d’une estimation visuelle à une mesure chiffrée incontestable.
Ces dispositifs, autrefois réservés aux laboratoires, sont aujourd’hui utilisables en cabinet ou directement sur le terrain pour guider chaque étape de la progression. Ils offrent un biofeedback immédiat qui booste la motivation du patient et sécurise la prise de décision du thérapeute.
La solution Kinvent transforme votre cabinet en laboratoire d’analyse pour mesurer précisément la force, la mobilité et le contrôle moteur à chaque étape du parcours LCA. Grâce au biofeedback immédiat et aux graphiques d’évolution, vous passez du ressenti subjectif à une décision clinique objective et motivante pour le patient. L’ensemble du parcours de rééducation est centralisé au sein d’une seule et même interface.
3- Phase 1 : le réveil musculaire et post-opératoire (J0 – 6 semaines)
Les premières semaines sont décisives pour la réussite de la suite du protocole. Si les objectifs classiques restent la lutte contre la douleur et l’œdème, ainsi que la récupération des amplitudes, deux priorités dominent cette phase : la récupération de l’extension complète et la levée de l’inhibition musculaire arthrogénique (AMI).
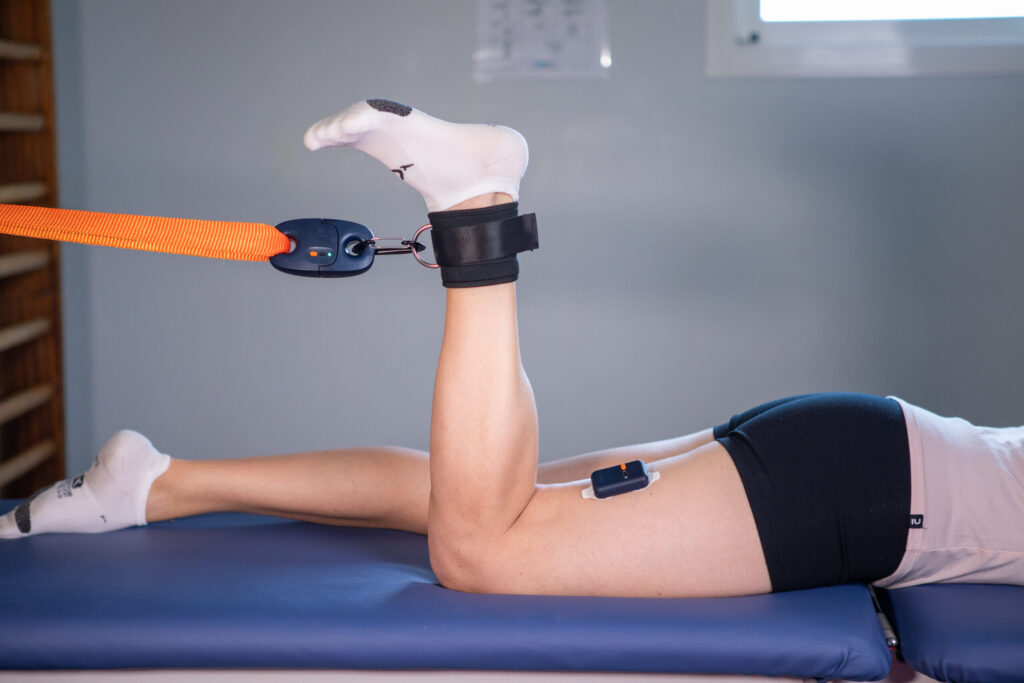
Vaincre l’AMI avec l’EMG de surface
L’inhibition du quadriceps est un mécanisme réflexe post-traumatique qui empêche le muscle de se contracter correctement, compromettant le verrouillage du genou. Ici, l’apport de l’EMG de surface (comme le K-Myo) change la donne :
- Biofeedback immédiat : Le patient voit en direct son recrutement moteur sur l’écran, ce qui facilite la stimulation du quadriceps et le relâchement des muscles antagonistes (ischio-jambiers).
- Efficacité prouvée : Ce type de retour visuel accélère significativement la récupération de la force du quadriceps dès les premières semaines.
De l’équilibre statique au contrôle dynamique
Avant de solliciter le genou de manière dynamique, il est crucial d’objectiver la stabilité posturale. L’apport des plateformes de force est ici déterminant pour ne plus se contenter d’un simple chronomètre.
- Stabilométrie Yeux Ouverts (YO) / Yeux Fermés (YF) : On mesure précisément la surface de l’ellipse de confiance et la vitesse de déplacement du centre de pression. L’objectif est d’optimiser l’équilibre bipodal, puis unipodal, en neutralisant les compensations visuelles avant d’autoriser des gestes plus complexes.
- Mise en charge progressive : Les plateformes valident la répartition du poids entre l’avant-pied et l’arrière-pied, ainsi que la symétrie droite/gauche, essentielle pour une transmission des forces équilibrée.
Mesures précises et goniométrie
Couplées à un goniomètre connecté (K-Move), ces outils permettent de :
- Suivre la récupération des amplitudes au millimètre près.
- Utiliser l’analyse vidéo pour identifier la moindre compensation lors des premiers exercices fonctionnels.
- Suivre le renforcement initial via un dynamomètre pour impliquer le patient grâce à des résultats chiffrés immédiats.
Le critère de validation : Pour passer en Phase 2, le genou doit être sec et mobile, le verrouillage actif doit être acquis (Lag Test ≤ 0 cm) et la stabilité posturale statique (YO/YF) doit être maîtrisée avec une asymétrie de charge minimale.
4- Phase 2 : rééducation et fondations musculaires (1 – 3 mois)
Cette phase ne débute que si les critères de la phase précédente sont validés. L’asymétrie de charge en bipodal doit être minimale avant d’autoriser le passage en charge totale sur une jambe.
Sécuriser la transition fonctionnelle
L’objectif prioritaire est de limiter l’asymétrie de force pour sécuriser la reprise des exercices fonctionnels comme le vélo, le step ou les escaliers.
- Critères de validation (LSI) : On recherche un LSI (Limb Symmetry Index) entre 20 % et 30 % selon le niveau de pratique avant d’augmenter les contraintes.
- Contrôle du valgus dynamique : Grâce à l’analyse vidéo et aux plateformes, on traque et corrige le valgus, particulièrement lors de la phase excentrique des fentes ou du squat unipodal.
- Renforcement des « copains » du LCA : On accentue le travail du quadriceps et des ischio-jambiers, sans oublier le soléaire (protecteur du greffon) et le couple moyen-fessier/adducteurs pour la stabilité frontale.
Tests fonctionnels sur plateformes de force
L’utilisation des plateformes et du dynamomètre manuel rend l’évolution de la force et de la puissance rapidement objectivable:
- Chaîne postérieure et contrôle : On valide le Single Leg Hamstring Bridge sur box, le squat unipodal et les fentes pour suivre la montée en force sans compensation.
- Endurance et propulsion : Le Single Leg Heel Rise Test (montées sur pointes) permet de monitorer la qualité du contrôle moteur et de la poussée.
- Analyse du saut et de la réception : Une fois les contrôles acquis, on propose des tests de réception (par exemple : le Drop Landing) en bipodal. Si la répartition des forces et la stabilité (ellipse de confiance, le temps de stabilisation) sont correctes, on amorce le saut de type CMJ bipodal.
- Objectiver le contrôle moteur unilatéral : Des tests fonctionnels comme le 5 Step Down Test ou le Sit-to-stand unilatéral sont essentiels pour évaluer la qualité du contrôle moteur. Ils permettent d’identifier précisément les stratégies de compensation et de valider la stabilité du genou avant d’augmenter la charge de travail.
Le Skipping Test : dernier verrou avant la pliométrie
Pour préparer la reprise de la course, on réalise une analyse de course sur place directement sur les plateformes (test de skipping). Ce test permet d’étudier avec précision :
- La symétrie des temps de contact au sol.
- Les forces appliquées lors de chaque appui.
- Le temps de suspension.
L’ensemble de ces mesures garantit que le patient dispose d’une base solide : contrôle moteur unipodal validé et stabilité correcte pour s’engager sereinement vers les sollicitations pliométriques intenses.
5- Phase 3 : réathlétisation, puissance et pliométrie (3 – 6 mois)
C’est la phase où tout s’accélère et devient passionnant pour le patient. Si la réathlétisation peut être amorcée dès le début par des exercices de gainage ou de cardio, c’est lors de la reprise de la course et des appuis qu’elle prend toute sa dimension. On quitte la rééducation classique pour développer intensément les capacités athlétiques et neurophysiologiques du patient.
Le virage neuro-cognitif : préparer le cerveau au terrain
C’est dans cette phase que le travail neurocognitif, comme par exemple le travail en double tâche, devient prioritaire. L’objectif est de solliciter la mémorisation, la focalisation et la réactivité pour favoriser la plasticité neuronale indispensable au contrôle moteur en situation de jeu.
- Outils connectés : L’utilisation de pods lumineux (Neural Trainer, BlazePods, Sportreact, etc.) permet de combiner couleurs, chiffres et formes pour mesurer précisément les temps de réaction.
- Vision et coordination : Des dispositifs comme le NeuroTracker ou des outils simples comme le « Catch and Think » aident à parfaire l’ancrage complet du patient.
Continuum de sauts et pliométrie unipodale
On reprend l’ensemble des exercices en unipodal et en enchaînement de sauts (pliométrie), en explorant les trois plans de l’espace.
- Exigence de symétrie : La tolérance aux asymétries de force (Quadriceps/Ischio-jambiers) se durcit, avec un déficit cible inférieur à 20%.
- Batteries de tests : On s’oriente vers les Hop Tests (Single, Triple, Crossover, Side Hop), l’ensemble des tests fonctionnels comme dans le K-Starts et les questionnaires psychologiques comme l’ACL-RSI.
- Précision des plateformes : Les plateformes de force supplantent le chronomètre ou le mètre ruban en fournissant des données de puissance, de vitesse et de ratio RSI (Reactive Strength Index) lors du Drop Jump.
Les « Game Changers » : Analyse 3D et VBT
Pour déceler les déficits invisibles à l’œil nu, deux outils deviennent déterminants:
- Plateformes de force 3D (3D Deltas) : Elles permettent d’explorer les plans latéral et antéro-postérieur. L’analyse des courbes Force/Temps lors d’un changement de direction ou d’un Skater Jump révèle des stratégies d’évitement indétectables dans le seul plan vertical.

💡 Envie d’en savoir plus? Consultez notre article sur l’analyse 3D du mouvement.
2. Velocity Based Training (VBT) : Grâce au capteur de vitesse (K-Power), on abandonne le calcul théorique du 1RM pour un suivi basé sur la vitesse d’exécution. Cela garantit un travail dans la bonne filière (explosivité) tout en monitorant précisément la fatigue.
Vitesse horizontale et profil Force-Vitesse

Le capteur hybride K-Power permet également d’analyser la vitesse horizontale via un sprint de 10 à 50 mètres. Sans installation chronophage, vous obtenez instantanément :
- La vitesse max, la puissance et le profil force-vitesse.
- L’analyse précise d’un triple saut ou d’une navette aller-retour, avec une objectivité supérieure à celle du chronomètre manuel.
En suivant une logique de progression stricte (réception, puis saut, puis Drop Jump et sorties d’axe), ces mesures précises (CMJ, Skater Jump, Force Max) deviennent de réels indicateurs de performance exportables pour le médecin, le chirurgien, ou encore l’entraîneur ou le préparateur physique.
6- Phase 4 : retour au sport (6 – 12 mois)
Cette ultime étape vise à garantir que le patient peut reprendre ses activités antérieures et la compétition avec un maximum de sécurité. Si les critères temporels (6, 9 ou 12 mois) sont souvent utilisés comme points de repère, ils s’avèrent insuffisants pour valider un retour de terrain sans risque.
L’évaluation objective : retrouver l’athlète
C’est précisément dans cette phase que l’on cherche à retrouver l’ensemble des qualités athlétiques : stabilité, puissance, endurance, explosivité et vitesse.
- Standards de performance : On tente de se rapprocher des standards de début de saison ou des meilleurs résultats obtenus par le patient par le passé dans toutes les filières énergétiques. On revisite l’ensemble des tests fonctionnels des phases précédentes, en exigeant désormais une symétrie quasi parfaite avec le côté sain et les valeurs antérieures (YBT, Triple Hop, Hop Test, Broad Jump, Test de navette, Drop Jump, Skater Jump, etc.).
- Profilage Force-Vitesse : L’utilisation de profils horizontaux (sprints) et verticaux (Squat Jumps) permet d’optimiser les derniers gains nécessaires en force ou en explosivité.
- Indices avancés : On s’appuie sur des ratios de qualité comme le RSI (Reactive Strength Index) ou l’indice DSI (Dynamic Strength Index) pour valider la capacité de freinage et de propulsion.
- Exigence de symétrie : La tolérance face aux asymétries droite/gauche s’aiguise, avec une cible de déficit inférieure à 10 %, voire 15 % chez les amateurs.
Centralisation : de l’évaluation à l’entraînement
L’atout majeur de l’écosystème Kinvent réside dans la centralisation totale de la prise en charge au sein d’une seule application.
- Modes d’entraînement et Biofeedback : Vous basculez instantanément des tests vers des modes d’entraînement spécifiques comme le « Tempo Training ». Ce mode permet de paramétrer chaque phase du mouvement (concentrique, isométrique, excentrique) pour un travail ultra-qualitatif.
- Apprentissage moteur : Grâce au retour visuel direct sur l’écran, le patient ajuste sa force ou sa position en temps réel. Ce biofeedback instantané facilite la levée des inhibitions et permet au patient de suivre ses progrès.
- Efficacité clinique : Tout est enregistré au même endroit, permettant de visualiser la courbe évolutive en un clic et de planifier les séances via le calendrier intégré de MyKinvent.
L’humain au cœur du retour au sport
Certes, les données chiffrées sont essentielles, mais elles ne doivent pas faire oublier le ressenti du patient lui-même. Les tests de terrain, les exercices techniques ou d’habileté et le retour progressif aux contacts sont des étapes où le chemin est parfois encore long pour garantir une reprise totale.
- L’appréhension, un facteur de risque : L’aspect psychologique est un pilier de la réussite. Une appréhension persistante peut modifier la biomécanique du mouvement et augmenter le risque de récidive, même si les capacités athlétiques semblent rétablies.
- L’utilisation de questionnaires validés permet de mesurer le niveau de confiance de l’athlète et de détecter une éventuelle crainte de se blesser à nouveau.
- Cette ultime phase est l’exemple type d’une collaboration étroite entre le médecin, le kinésithérapeute, le préparateur physique, l’entraîneur et le patient.
Confronter les mesures fiables et les « feux verts » technologiques au ressenti profond de l’athlète permet d’affiner les critères de reprise. C’est cette approche globale qui renforce le lien de confiance essentiel entre le thérapeute et son patient, de la table de massage jusqu’au retour serein sur le terrain.
7- FAQ : Vos questions sur la rééducation du LCA
Faut-il obligatoirement se faire opérer ?
Non, l’opération n’est plus systématique. La décision dépend de votre niveau de pratique (échelle de Tegner), de l’âge, du sexe et surtout de la présence ou non de lésions associées (ménisques, cartilage). Les études récentes, comme l’essai KANON, montrent qu’une rééducation précoce bien structurée peut offrir des résultats cliniques comparables à une chirurgie immédiate pour de nombreux patients.
Quel est le taux de réussite d’une reconstruction du LCA ?
Si 85 % à 92 % des athlètes professionnels retrouvent leur niveau de compétition, ce chiffre tombe à seulement 55 % chez les sportifs amateurs tous niveaux confondus. Ce décalage souligne l’importance d’une prise en charge basée sur des critères objectifs et non plus uniquement sur des délais temporels pour garantir un retour à la performance sécurisé.
Pourquoi le risque de récidive est-il si élevé ?
Le taux de récidive est conséquent : il oscille entre 15 % et 23 % chez les jeunes athlètes et peut atteindre 30 % chez les adolescents. Un retour au sport trop précoce, sans avoir validé des critères de force (LSI) et de contrôle moteur, multiplie ce risque par 4 à 7. L’utilisation d’outils connectés permet de déceler des déficits invisibles à l’œil nu qui sont souvent la cause de ces nouvelles blessures.
Quand puis-je reprendre la course à pied ?
La reprise de la course dépend de critères précis :
- Un genou « sec » (sans œdème), mobile et réactif. Un verrouillage actif acquis et objectivé (Lag Test).
- Une asymétrie de force inférieure à 30 % entre les deux jambes.
- Un contrôle moteur unipodal validé, avec une correction du valgus dynamique, notamment lors de la phase excentrique, et une bonne qualité d’amorti/réception.
- Une stabilité correcte confirmée par des tests de course sur place (Skipping test) sur des plateformes de force.
8- Conclusion
Le parcours de soins après une lésion du LCA est un chemin exigeant, rythmé par des étapes biologiques et mécaniques incompressibles. Si la thérapie manuelle reste un pilier de la prise en charge, l’apport des outils connectés marque un tournant majeur dans notre pratique.
En passant du subjectif à l’objectif, nous levons les incertitudes qui entourent traditionnellement le retour au sport. Ces technologies ne remplacent pas l’expertise du clinicien ; elles l’augmentent en offrant :
- Un biofeedback instantané qui renforce l’engagement et la motivation du patient.
- Une traçabilité rigoureuse permettant de visualiser les progrès sur 6 à 12 mois en un clic.
- Une sécurité accrue en basant chaque transition de phase sur des critères de performance validés plutôt que sur de simples délais temporels.
L’objectif final reste le même : un retour au terrain serein, performant et, surtout, sans appréhension.
9- Références
- Frobell RB, et al. A randomized trial of treatment for acute anterior cruciate ligament tears. N Engl J Med. 2010;363(4):331-42.
- Lohmander LS, et al. Treatment for acute anterior cruciate ligament tear: 11-year follow-up. NEJM Evidence. 2023;2(2).
- Ardern CL, et al. Fifty-five per cent return to competitive sport following anterior cruciate ligament reconstruction surgery: an updated systematic review and meta-analysis. Br J Sports Med. 2014;48(21):1543-52.
- D’Ambrosi R, et al. The majority of elite and professional athletes return to the preinjury level of activity after ACL reconstruction: a systematic review and meta-analysis. Knee Surg Sports Traumatol Arthrosc. 2025 (online).
- D’Ambrosi R, et al. Slower but not safer: a systematic review and meta-analysis of return to play and graft re-rupture after ACL reconstruction in professional soccer players. Sports Med Open. 2025;11(1):157.
- Montalvo AM, et al. Anterior cruciate ligament injury risk in sport: a systematic review and meta-analysis of injury incidence by sex and sport classification. J Athl Train. 2019;54(5):472-82.
- Prodromos CC, et al. A meta-analysis of the incidence of anterior cruciate ligament tears as a function of gender, sport, and a knee injury-reduction regimen. Arthroscopy. 2007;23(12):1320-5.
- Martinez-Calderon J, et al. The incidence of sport-related anterior cruciate ligament injuries: an overview of systematic reviews including 51 meta-analyses. J Funct Morphol Kinesiol. 2025;10(2):174.
- Wiggins AJ, et al. Risk of secondary injury in younger athletes after ACL reconstruction. Am J Sports Med. 2016;44(8):1861-76.
- Barber-Westin SD, et al. One in 5 athletes sustain reinjury upon return to high-risk sports after ACL reconstruction. Orthop J Sports Med. 2020;8(12):2325967120969375.
- Moiroux-Sahraoui A, et al. Quadriceps activation after anterior cruciate ligament reconstruction: the early bird gets the worm! Int J Sports Phys Ther. 2024;19(4):468-78.
- Ananías J, et al. Use of electromyographic biofeedback in rehabilitation following ACL reconstruction: systematic review and meta-analysis. Physiotherapy. 2024;123:1-10.
- Blakeney WG, et al. Validation of the K-STARTS test. Am J Sports Med. 2018;46(9):2118-25.
- Gerfroit A, et al. Establishing threshold values for the patient acceptable symptom state after anterior cruciate ligament reconstruction: the SKV and ACL-RSI scales. Orthop J Sports Med. 2025 (in press).
- Forelli F, et al. Velocity-based training in mid- and late-stage rehabilitation after ACLR. BMJ Open Sport Exerc Med. 2025;11(2):e002503.
- Filbay SR, et al. Evidence of ACL healing on MRI following ACL rupture treated with rehabilitation alone may be associated with better patient-reported outcomes: a secondary analysis from the KANON trial. Br J Sports Med. 2023;57(2):91-8.
- Kotsifaki R, et al. Single-leg vertical jump performance identifies knee function deficits at return to sport after ACL reconstruction in male athletes. Br J Sports Med. 2022;56(9):490-6.
- Chia L, et al. Non-contact anterior cruciate ligament injury epidemiology in team-ball sports: a systematic review with meta-analysis by sex, age, sport, participation level, and exposure type. Sports Med. 2022;52(10):2447-62.