L’entorse de cheville est la blessure la plus fréquente dans le monde du sport, représentant environ 25 % des blessures sportives toutes disciplines confondues (Doherty C et al. 2014). Pourtant, derrière cette apparente banalité se cache un enjeu de santé publique majeur : 40 % à 70 % des patients développent une instabilité chronique de cheville (CAI) après un premier épisode mal pris en charge.
Aujourd’hui, l’évolution des pratiques impose de passer d’une rééducation basée sur le simple temps de repos à une approche par critères objectifs et mesurables.
Dans cet article, nous allons détailler :
- Les mécanismes lésionnels et les risques de chronicité.
- Un protocole de rééducation découpé en quatre phases clés : aiguë, subaiguë, réathlétisation et retour au sport (RTP).
- L’apport des outils connectés Kinvent pour objectiver la force, la mobilité et le contrôle sensorimoteur.
- La synergie avec la tecarthérapie pour lever les freins à la mobilité et accélérer le drainage.
CONTENTS
1- Qu’est-ce qu’une entorse de cheville ?
2- Phase 1 : Phase aiguë et contrôle de l’inflammation (0-48h)
3- Phase 2 : Récupération de la mobilité et activation (Subaiguë)
4- Phase 3 : Réathlétisation et travail fonctionnel
5- Phase 4 : Retour au sport et performance
6- FAQ: Vos questions sur la rééducation de l’entorse de cheville
7- Références
1- Qu’est-ce qu’une entorse de cheville ?
L’entorse de cheville, et plus particulièrement l’atteinte du ligament collatéral latéral, survient généralement lors d’un mouvement forcé en inversion. Ce traumatisme n’est jamais « juste une cheville tordue ». Il entraîne une cascade de conséquences mécaniques et sensorimotrices :
- Instabilité Chronique (CAI) : elle se définit par une sensation de dérobement, une appréhension persistante et des récidives fréquentes.
- Déficit sensorimoteur : le traumatisme perturbe la communication entre l’articulation et le système nerveux central, ce qui nécessite une reprogrammation neuromusculaire spécifique.
- Risque d’arthrose : une cheville mal rééduquée fait le lit de l’arthrose précoce. En effet, 70 % à 80 % des cas d’arthrose de cheville sont d’origine post-traumatique (Goldberg AJ et al. 2012 – Valderrabano V et al. 2009).
L’objectif de la rééducation moderne est donc de briser ce cycle en s’appuyant sur des données précises pour guider le patient du traumatisme immédiat jusqu’au retour à la performance.
2- Phase 1 : Phase aiguë et contrôle de l’inflammation post-trauma (0-48h)
L’objectif principal de cette première étape est de casser le cercle vicieux de la douleur et de l’œdème tout en protégeant les tissus en cours de cicatrisation. Durant cette phase, la prise en charge est essentiellement axée sur la physiothérapie et le traitement manuel.
Drainage et analgésie immédiate
Pour lutter contre le processus inflammatoire, l’utilisation de la cryocompression dynamique (système Game Ready) est particulièrement efficace. Le froid, en descendant la température cutanée sous les 15 °C, active l’effet de gate control pour une analgésie durable (3 à 6 heures). La compression dynamique associée favorise la chasse veineuse et l’évacuation de l’œdème.
L’apport de la tecarthérapie
En cabinet, la tecarthérapie permet d’aller plus loin que le simple traitement passif :
- Courant Pushback : ce courant spécifique agit sur le réseau vénolymphatique et les muscles lisses pour un drainage profond.
- Effet Biologique : la haute fréquence ouvre les canaux ioniques des membranes cellulaires, stimulant les échanges métaboliques nécessaires à la cicatrisation du ligament.
- Analgésie par impulsions (Lightens) : ce courant pulsé combine les bienfaits de la haute fréquence et l’effet endorphinique de la basse fréquence pour un soulagement immédiat.
Objectiver la remise en charge avec Kinvent

Même en phase aiguë, il est crucial de vérifier la qualité de l’appui et l’activation musculaire. L’utilisation des plateformes de force connectées telles que les K-Force Plates permet de :
- Quantifier la mise en charge : surveiller précisément le pourcentage de poids du corps que le patient est capable de supporter sans douleur lors du sevrage des béquilles.
- Vérifier l’activation précoce : s’assurer que le trauma n’a pas déjà induit une inhibition musculaire sévère.
Critères de passage à la phase suivante : une douleur de repos contrôlée, un œdème stable ou en diminution et la capacité à réaliser un appui au moins partiel.
3- Phase 2 : Récupération de la mobilité et activation (Subaiguë)
Dès que la douleur de repos est contrôlée, l’enjeu est de restaurer la fonction articulaire et de réactiver les chaînes musculaires stabilisatrices. Cette phase marque le début de la rééducation active.
Restaurer les amplitudes articulaires et la mobilité
La priorité est de retrouver une mobilité correcte, indispensable pour la marche physiologique et les mouvements complexes.
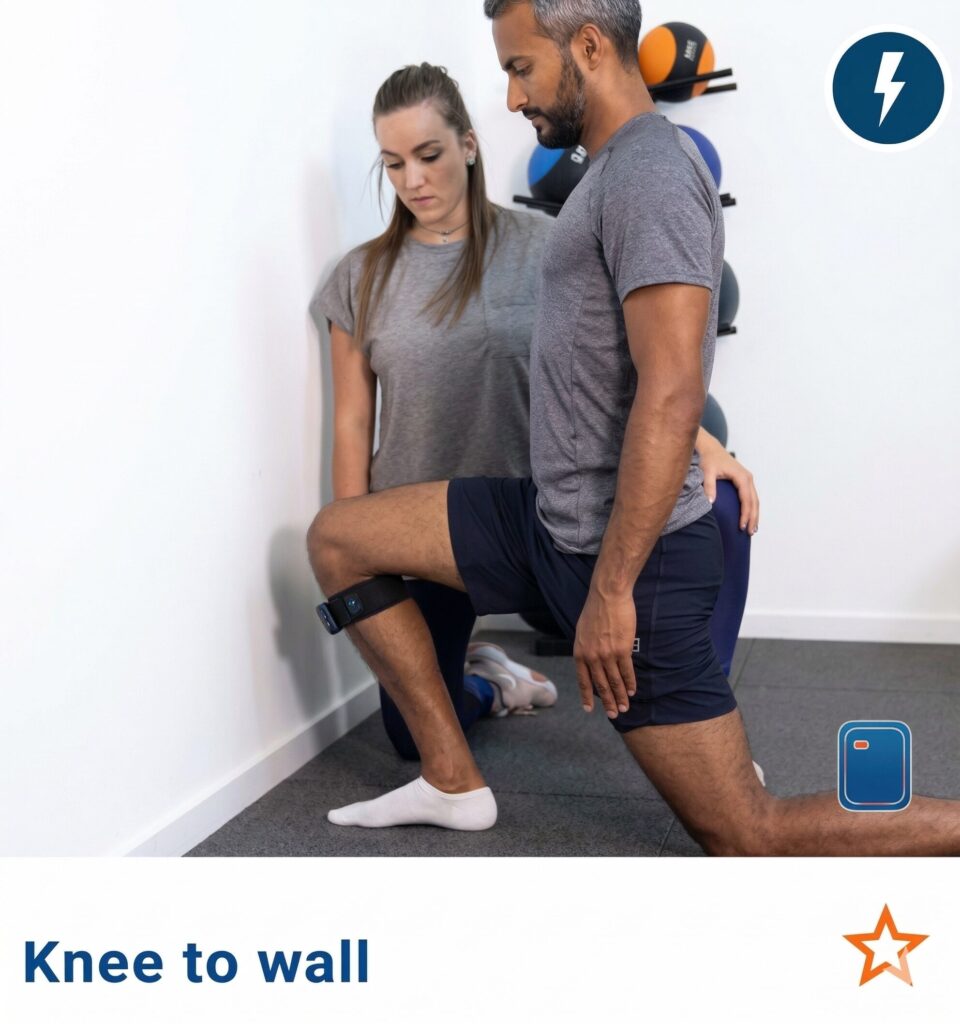
- Flexion dorsale (35° WBLT > 10 cm / ≠ < 4° ou 10%) : c’est le mouvement le plus critique à récupérer pour éviter les compensations et les récidives (Powden CJ et al. (2015) / Fousekis K et al. (2012)).
- Flexion plantaire : souvent oubliée, elle est essentielle, notamment pour la position à genoux (le « Seiza »). (Brockett CL & Chapman GJ (2016) / Rice H et al. (2024))
Évaluation avec le goniomètre connecté (K-Move) : contrairement aux outils classiques, il permet d’analyser le comportement de l’articulation. On observe non seulement l’angle maximal, mais aussi la vitesse angulaire et les asymétries de fluidité de mouvement.
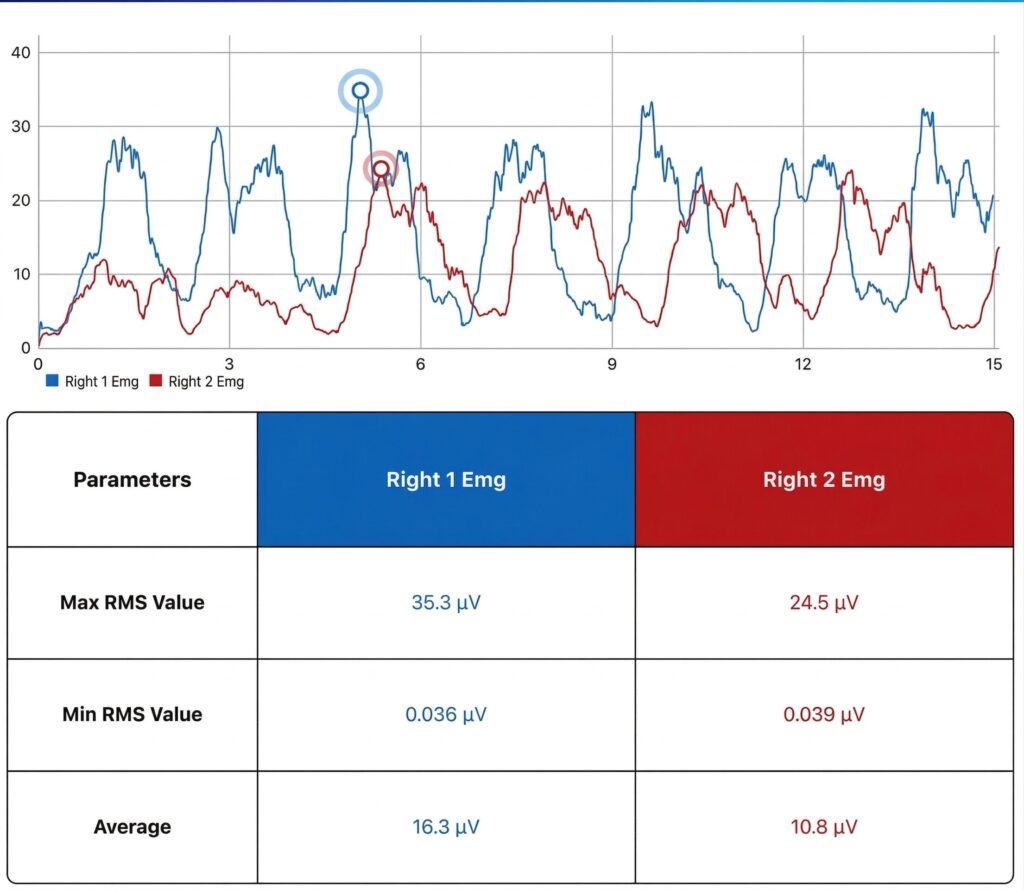
Lever l’inhibition musculaire (AMI) grâce à l’EMG
Après un traumatisme, le cerveau met souvent en place une Inhibition Musculaire Arthrogénique (AMI). Le patient a alors des difficultés à recruter volontairement ses muscles, comme les fibulaires ou le soléaire.
- Biofeedback (K-Myo) : le patient visualise son activation musculaire en temps réel (fibulaires, soléaires), ce qui transforme un exercice ennuyeux en un défi cognitif stimulant.
- Résultat : on s’assure que le patient active bien les fibulaires sans compensation excessive des releveurs. Ce feedback visuel facilite la reprogrammation neuromusculaire et motive le patient en objectivant ses progrès immédiats.
Contrôle postural et mise en charge bipodale
Avant de passer à la charge totale sur une jambe, on utilise les plateformes de force (par exemple : les K-Force Plates) pour analyser l’équilibre statique.
- Distribution du poids : on vérifie la symétrie de la charge entre la jambe saine et la jambe lésée.
- Stratégies d’équilibration : on observe si le patient compense en se mettant trop sur l’arrière-pied ou s’il parvient à engager l’avant-pied et les muscles intrinsèques.
- Le jeu comme levier : l’utilisation de jeux interactifs (par exemple : aller chercher un ballon sur l’écran en déplaçant son centre de pression) permet de lever les blocages psychologiques et d’engager le patient dans sa rééducation.
Force et Ratio avec K-Push / K-Force Plates
Le renforcement commence par des tests isométriques pour objectiver les déficits de force maximale.
- Ratios inverseurs/éverseurs : l’évaluation permet de vérifier l’équilibre agoniste/antagoniste de la cheville pour prévenir les récidives.
- Force max des mollets : on évalue séparément les jumeaux (jambe tendue) et le soléaire (genou fléchi) pour détecter des asymétries de force qui pourraient passer inaperçues lors de tests manuels.
- Taux de développement de la force (RFD) : on commence à regarder la vitesse à laquelle le patient peut produire de la force, un indicateur crucial pour les phases futures d’explosivité.
Critères de passage à la phase suivante : une douleur inférieure à 3/10, une asymétrie de force et de stabilité (LSI) < 20%, un déficit de mobilité < 15% par rapport au côté sain.
4- Phase 3 : Réathlétisation et travail fonctionnel
Cette phase est le véritable moteur de la reprise. On ne se contente plus de tester la cheville de manière isolée, mais on analyse sa capacité à gérer des contraintes dynamiques, des forces d’impact et des déséquilibres complexes.
Mobilité et stabilité en charge
- Lunge Test (Weight Bearing Lunge Test) : c’est le « Gold Standard » pour mesurer la flexion dorsale fonctionnelle. On cherche une symétrie parfaite et, idéalement, une amplitude > 35°.
- Y-Balance Test (YBT) : ce test évalue la stabilité dynamique. Une attention particulière est portée à la portée antérieure : une différence de plus de 4 cm par rapport au côté sain est un prédicteur majeur de récidive.
- Step Down Test : on observe ici le contrôle excentrique et la stabilité du complexe hanche-genou-cheville lors d’une descente de marche, pour détecter un éventuel valgus dynamique compensatoire.
Force Max et endurance (K-Push & K-Force Plates)
Le renforcement devient plus intense et spécifique :
- Heel Rise Test : on mesure l’endurance du triceps sural. Le critère de réussite est de réaliser plus de 25 répétitions avec une montée totale, sans asymétrie de hauteur ou de stratégie entre les deux jambes.
- Force max jumeaux et soléaire : on isole le travail jambe tendue (jumeaux) et genou fléchi (soléaire) sur les plateformes de force pour s’assurer qu’aucun maillon de la chaîne postérieure n’est déficitaire.
- Suivi inverseurs/éverseurs : on continue de monitorer le ratio de force pour garantir la protection latérale de la cheville.
Puissance et reprise de l’impact
- Drop Landing (Bipodal & Unipodal) : analyse de la réception de saut. Les plateformes K-Deltas permettent de mesurer le temps de stabilisation et la capacité d’absorption des chocs.
- CMJ Bipodal : on évalue l’explosivité globale et la symétrie de poussée.
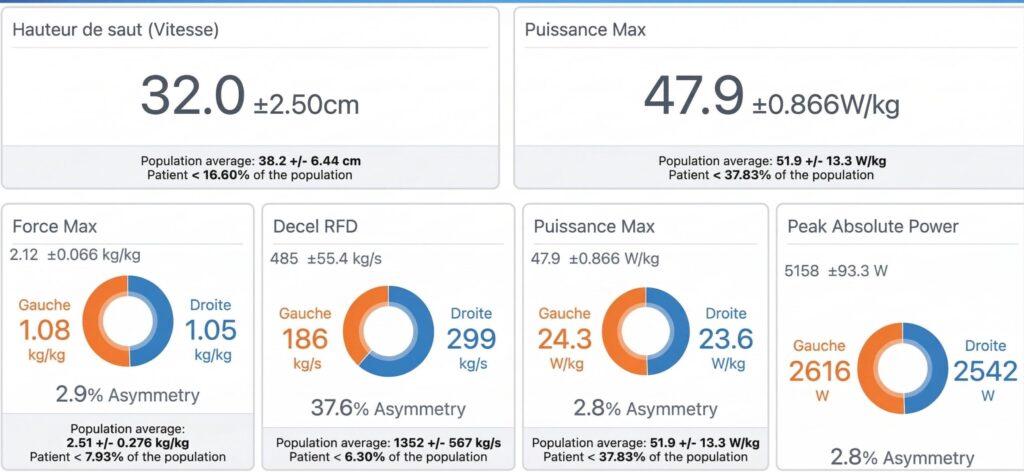
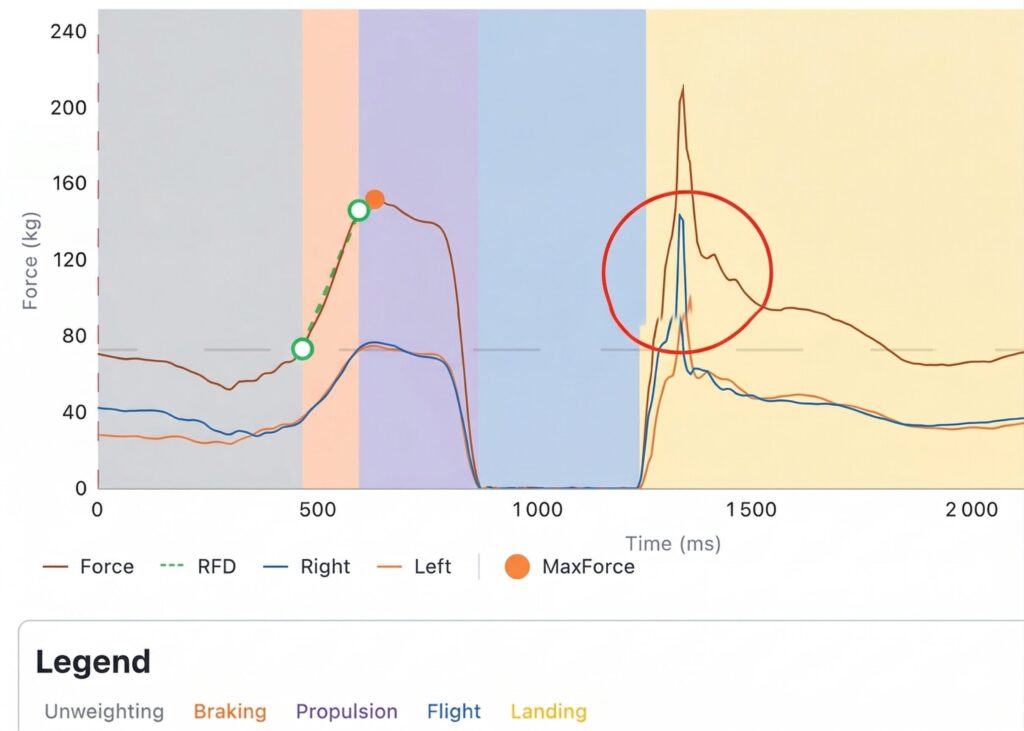
- Skipping (Reprise de la course) : On valide la capacité à enchaîner une simulation de course sur place (pliométrie basse) avec une raideur de cheville adéquate avant d’autoriser le retour au footing.
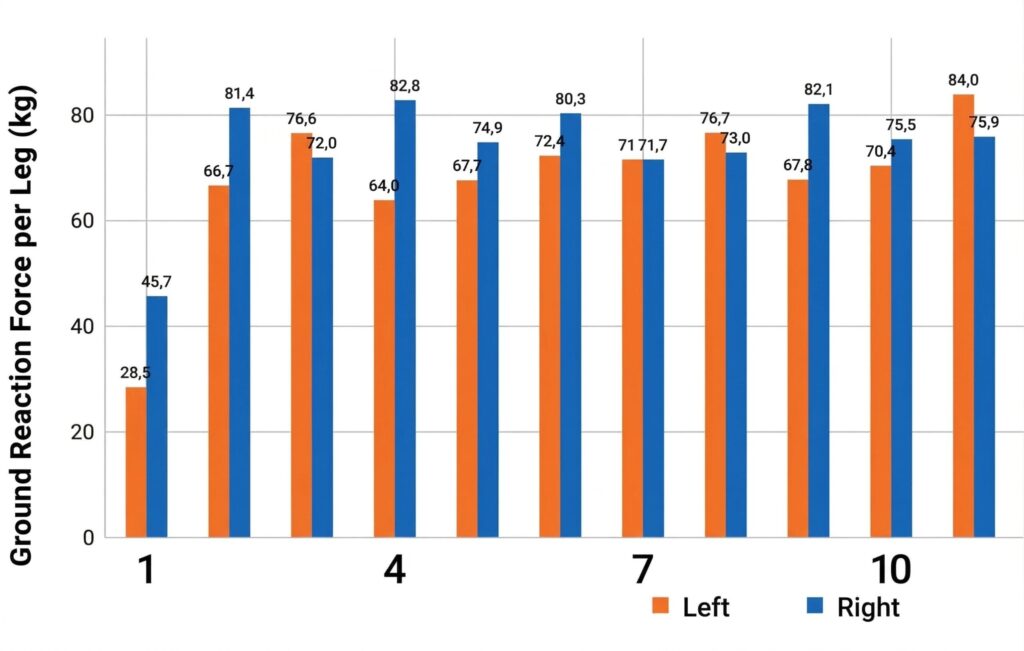
Critères de passage à la phase finale :
- Douleur : < 2/10 lors des tests dynamiques.
- LSI : ≤ 10% de différence entre les deux membres sur la force et la puissance.
- Mobilité : différence < 10% entre les deux côtés et angle de flexion dorsale > 35°.
- Y-Balance Test : différence < 4 cm sur la portée antérieure.
- Heel Rise Test : > 25 répétitions sans asymétrie.
- Sauts : réception de saut et CMJ validés sans stratégie d’évitement.
- Skipping : course sur place et petits bonds validés sans douleur.
5- Phase 4 : Retour au sport et performance
L’objectif de cette phase n’est plus seulement la guérison, mais aussi la validation de la capacité de la cheville à encaisser les contraintes sportives maximales. On vise une asymétrie résiduelle inférieure à 10 % pour sécuriser le retour à la compétition.
Monitoring de la mobilité et stabilité avancée
Même en fin de parcours, le contrôle de la mobilité fonctionnelle reste le garde-fou du protocole.
- Flexion dorsale & plantaire : validation finale par le Lunge Test et la position « Seiza » (salut du judo), essentielle pour confirmer une extension complète sans blocage.
- Y-Balance Test (YBT) : confirmation de la stabilité dynamique sur les trois axes.
- Stabilité unipodale yeux fermés (YF) : test ultime du contrôle sensorimoteur où le patient ne doit présenter aucune saccade majeure ou perte d’équilibre sur les plateformes de force.
Profil de force complet
On vérifie ici l’intégrité de toutes les chaînes musculaires stabilisatrices.
- Inverseurs & éverseurs : évaluation des ratios de force pour garantir une protection latérale optimale.
- Mollets & releveurs : validation par le Heel Rise Test (endurance) combiné à une mesure de force maximale isométrique.
- Moyen fessier : son rôle est déterminant dans le contrôle des instabilités chroniques ; un déficit de force à la hanche peut compromettre la stabilité de la cheville lors des pivots.
Tests fonctionnels et dynamiques (KPIs)
- Drop (Hop) Landing : analyse de la réception de saut unipodale pour mesurer le temps de stabilisation et la capacité d’amorti.
- Sauts de performance :
CMJ : mesure de la hauteur de saut et de la puissance.
Drop Jump (15 cm) : calcul du RSI (Reactive Strength Index). Un ratio > 1 indique une cheville capable de restituer l’énergie efficacement.
10/5 Jump : évaluation de la pliométrie et de la fatigue neuromusculaire sur des sauts répétés. - Agilité et changement de direction :
Side Hop Test (14s) : sauts latéraux chronométrés réalisés avec un écart de 30 cm pour tester la stabilité médio-latérale sous contrainte.
Test du 8 (17s) : course en huit pour valider les changements d’appui rapides et la confiance du patient.
Apport du VBT et de l’Analyse 3D
Pour les athlètes de haut niveau, on optimise le geste via le Velocity Based Training (VBT). L’utilisation des capteurs de vitesse comme le K-Power de Kinvent sur des exercices comme le Squat ou le Hip Thrust permet de s’assurer que la vitesse d’exécution reste optimale malgré la charge.

Enfin, l’analyse 3D couplée à la vidéo permet de visualiser les vecteurs de force lors des pivots ou changements de direction. Ce travail technique permet une optimisation du geste sportif en identifiant des compensations invisibles à l’œil nu.
Les tests clés :
- Skater Jump
- Changement de Direction
- Broad Jump
- Single Hop Test
- Drop & Side Jump
- Side Hop Test modifié.
Critères de validation :
- Scores validés : l’aptitude est validée par des outils comme l’Ankle-GO, le FAAM (> 90 %) ou l’ALR-RSI (> 70) pour mesurer la confiance du patient.
- Asymétrie (LSI) : < 10 % sur l’ensemble des tests de force et de saut.
- Mobilité : déficit < 10 %.
- Sauts : réception, CMJ unipodal et Side Hop validés sans douleur ni compensation.
6- FAQ: Vos questions sur la rééducation de l’entorse de cheville
Combien de temps dure la rééducation d’une entorse de cheville ?
Il n’y a pas de délai fixe, car chaque patient et chaque lésion sont différents. Si le retour au sport est souvent évoqué après 3 à 6 semaines, il doit impérativement être validé par des critères de force, de mobilité et de stabilité plutôt que par le temps.
Pourquoi ma cheville semble-t-elle toujours instable ?
L’instabilité chronique (CAI) est souvent liée à un déficit sensorimoteur ou à une inhibition musculaire. L’utilisation de l’EMG (K-Myo) permet de vérifier si vos muscles stabilisateurs s’activent au bon moment ou s’il existe un retard de latence préjudiciable.
Quand peut-on commencer le renforcement en charge ?
Le travail en charge (squat, fentes) peut débuter dès que la douleur est inférieure à 3/10 et que l’appui bipodal est stable sur les plateformes de force.
Quel est l’avantage du biofeedback pendant les exercices ?
Le biofeedback visuel immédiat augmente l’engagement du patient et facilite la reprogrammation neuromusculaire. Le patient comprend mieux ses déficits et visualise ses progrès en temps réel.
7- Références
- Aguilaniu A, Hardy A, Edouard P, et al. Current practice for safe return-to-play after lateral ankle sprain: A survey among French-speaking physicians. Foot Ankle Surg. 2022;28(4):496-502. doi: 10.1016/j.fas.2021.04.001
- Almansoof HS, Alsayed N, Alnasser N, et al. Role of ankle dorsiflexion in sports performance and injury risk: A narrative review. Eur J Gen Med. 2023;20(5):em531. doi: 10.29333/ejgm/13412
- Brockett CL, Chapman GJ. Biomechanics of the ankle. Orthop Trauma. 2016;30(3):232-238. doi: 10.1016/j.mporth.2016.04.015
- DeJong AF, Koldenhoven RM, Hertel J. Hip strength in patients with chronic ankle instability: A systematic review and meta-analysis. Phys Ther Sport. 2020;43:131-139. doi: 10.1016/j.ptsp.2020.02.013
- Delahunt E, Bleakley CM, Bossard DS, et al. Clinical assessment of acute lateral ankle sprain injuries (ROAST): 2019 consensus statement. Br J Sports Med. 2018;52(20):1304-1310. doi: 10.1136/bjsports-2017-099401
- Fousekis K, Tsepis E, Vagenas G. Intrinsic risk factors of noncontact ankle sprains in soccer: a prospective study on 100 professional players. Am J Sports Med. 2012;40(8):1842-1850. doi: 10.1177/0363546512449602
- Gabbe BJ, Bennell KL, Wajswelner H, Finch CF. Predictors of lower extremity injuries at the community level of Australian football. Clin J Sport Med. 2004;14(2):56-63. doi: 10.1097/00042752-200403000-00002
- Geerinck A, Salentey P, Lhermitte J, et al. French translation and validation of the Cumberland Ankle Instability Tool. Foot Ankle Surg. 2020;26(3):266-272. doi: 10.1016/j.fas.2019.03.004
- Hardy A, Edouard P, Gremeaux V, et al. The ALR-RSI scale for psychological readiness after ankle ligament reconstruction. Knee Surg Sports Traumatol Arthrosc. 2020;28(9):2854-2860. doi: 10.1007/s00167-020-06020-6
- Hardy A, Picot B, Anract P, et al. Validation française de l’ALR-RSI. Journal of Experimental Orthopaedics. 2022;9(1):27. doi: 10.1186/s40634-022-00463-1
- Hébert-Losier K, Wessman C, Alricsson M, Svantesson U. Updated reliability and normative values for the standing heel-rise test in healthy adults. Physiotherapy. 2017;103(4):446-452. doi: 10.1016/j.physio.2017.03.002
- Hertel J. Sensorimotor Deficits with Ankle Sprains and Chronic Ankle Instability. Clin Sports Med. 2008;27(3):353-370. doi: 10.1016/j.csm.2008.03.004
- Hiller CE, Refshauge KM, Bundy AC, et al. The Cumberland ankle instability tool: validity and reliability. Arch Phys Med Rehabil. 2006;87(9):1235-1241. doi: 10.1016/j.apmr.2006.05.022
- Hou Y, Zhao J, Zhang Y. Characteristics and predictors of muscle strength deficit in mechanical ankle instability. BMC Musculoskelet Disord. 2020;21(1):602. doi: 10.1186/s12891-020-03468-4
- Khalaj N, Vicenzino B, Heales LJ, Smith MD. Is chronic ankle instability associated with impaired muscle strength? Ankle, knee and hip muscle strength in individuals with chronic ankle instability: a systematic review and meta-analysis. Br J Sports Med. 2020;54(14):839-847. doi: 10.1136/bjsports-2018-100070
- Kotsifaki A, Korakakis V, Whiteley R, et al. Measuring only hop distance during single leg hop testing is insufficient to detect deficits 9 months after ACL reconstruction. Br J Sports Med. 2021;55(20):1157-1163. doi: 10.1136/bjsports-2020-103684
- Lee M, Bubis E, Breckenridge B, et al. Normative isometric plantarflexion strength values for rugby athletes. Phys Ther Sport. 2023;61:166-171. doi: 10.1016/j.ptsp.2023.03.006
- Martin RL, Irrgang JJ, Burdett RG, et al. Evidence of validity for the Foot and Ankle Ability Measure (FAAM). Foot Ankle Int. 2005;26(11):968-983. doi: 10.1177/107110070502601113
- Mentiplay BF, Perraton LG, Bower KJ, et al. Assessment of Lower Limb Muscle Strength and Power Using Hand-Held and Fixed Dynamometry: A Reliability and Validity Study. PLoS ONE. 2015;10(10):e0140822. doi: 10.1371/journal.pone.0140822
- Picot B, Hardy A, Terrier R, et al. Which Functional Tests and Self-Reported Questionnaires Can Help Clinicians Make Valid Return to Sport Decisions in Patients With Chronic Ankle Instability? A Narrative Review and Expert Opinion. Frontiers in Sports and Active Living. 2022;4:902886. doi: 10.3389/fspor.2022.902886
- Picot B, Lopes R, Rauline G, et al. Development and Validation of the Ankle-GO Score for Discriminating and Predicting Return-to-Sport Outcomes After Lateral Ankle Sprain. Sports Health. 2024;16:47-57. doi: 10.1177/19417381231183647
- Picot B, Fourchet F, Lopes R, et al. Low Ankle-GO Score While Returning to Sport After Lateral Ankle Sprain Leads to a 9-fold Increased Risk of Recurrence: A Two-year Prospective Cohort Study. Sports Med Open. 2024;10:23. doi: 10.1186/s40798-024-00693-w
- Picot B, Fourchet F, Rauline G, et al. Ankle-GO score is associated with the probability of becoming coper after lateral ankle sprain: a 1-year prospective cohort study. Br J Sports Med. Publié en ligne le 9 août 2024. doi: 10.1136/bjsports-2024-108361
- Plisky PJ, Rauh MJ, Kaminski TW, Underwood FB. Star Excursion Balance Test as a predictor of lower extremity injury in high school basketball players. J Orthop Sports Phys Ther. 2006;36(6):436-446. doi: 10.2519/jospt.2006.2244
- Powden CJ, Hoch JM, Hoch MC. Reliability and minimal detectable change of the weight-bearing lunge test: A systematic review. Man Ther. 2015;20(4):524-532. doi: 10.1016/j.math.2015.01.010
- Powers CM, Ghoddosi N, Straub RK, Khayambashi K. Hip Strength as a Predictor of Ankle Sprains in Male Soccer Players: A Prospective Study. J Athl Train. 2017;52(11):1048-1055. doi: 10.4085/1062-6050-52.11.18
- Rabin A, Kozol Z, Spitzer E, Finestone AS. Limited ankle dorsiflexion increases the risk for mid-portion Achilles tendinopathy in infantry recruits: a prospective cohort study. J Foot Ankle Res. 2014;7:48. doi: 10.1186/s13047-014-0048-3
- Rice H, et al. Reliability of instrumented ankle plantarflexion testing using a fixed-frame dynamometer. Int J Sports Phys Ther. 2024;19(2):207-215. doi: 10.26603/001c.91664
- Russell JA, Hein J, Lamb T. Clinical assessment of the ankle: reliability of measures for dancers. J Dance Med Sci. 2010;14(3):98-103. PMID: 20831835
- Smith MD, Vicenzino B, Bahr R, et al. Return to sport decisions after an acute lateral ankle sprain injury: introducing the PAASS framework-an international multidisciplinary consensus. Br J Sports Med. 2021;55(22):1270-1276. doi: 10.1136/bjsports-2021-104087
- Tassignon B, Verschueren J, Delahunt E, et al. Criteria-Based Return to Sport Decision-Making Following Lateral Ankle Sprain Injury: a Systematic Review and Narrative Synthesis. Sports Med. 2019;49:601-19. doi: 10.1007/s40279-019-01071-3
- van Dijk CN. Anterior and posterior ankle impingement. Foot Ankle Clin. 2006;11(3):663-683. doi: 10.1016/j.fcl.2006.06.014
- Wikstrom EA, Mueller C, Cain MS. Lack of Consensus on Return-to-Sport Criteria Following Lateral Ankle Sprain: Systematic Review of Expert Opinions. J Sport Rehabil. 2020;29:231-7. doi: 10.1123/jsr.2019-0038